Desde principios de 2024, el virus de la influenza H5N1 A (clado 2.3.4.4b), una causa de la influenza aviar altamente patógena, o «gripe aviar», ha obligado a sacrificar a millones de gallinas ponedoras, pollos y pavos, a cientos de rebaños de vacas y docenas de personas en EEUU, y ha provocado la muerte de una persona. El riesgo para la especie humana es actualmente bajo y no se ha confirmado la transmisión del virus H5N1 de persona a persona. Sin embargo, a medida que se propaga entre especies, a los científicos les preocupa que pueda desarrollar esta capacidad y causar una pandemia.
Las vacunas son algunas de las mejores herramientas para prevenir la enfermedad generalizada y grave causada por los virus de la influenza. Comprender cómo funcionan las vacunas contra la influenza existentes contra el H5N1 circulante, así como desarrollar nuevas opciones, es fundamental para garantizar que estemos preparados en caso de un brote amplio de H5N1.

La ASM (American Society for Microbiology) se ha comprometido a difundir ampliamente las investigaciones relacionadas con los brotes preocupantes. Ver la colección de artículos sobre el virus de la influenza aviar de ASM Journals para obtener nuevos conocimientos sobre las implicaciones clínicas del virus y sus impactos en la cadena de suministro de alimentos
¿Existen vacunas contra la gripe H5N1?
En EEUU hay 3 vacunas centradas en la influenza H5N1, autorizadas en 2007, 2013 y 2020 y la Asociación Médica Europea (EMA) ha autorizado vacunas adicionales para la protección contra varios virus de la influenza H5. La población objetivo de estas vacunas y de las que hay contra la gripe H5N1 en general, no es el público en general, sino las personas con mayor riesgo de exposición al virus, por ejemplo, quienes trabajan con aves domésticas o ganado. Finlandia es actualmente el único país que ofrece una vacuna a personas de alto riesgo. Otros países, incluidos Canadá y EEUU han almacenado vacunas que podrían distribuirse cuando sea necesario, o históricamente han ofrecido la vacuna contra la influenza H5N1 a las personas con alto riesgo de infección (por ejemplo, Taiwán en 2013).
En EEUU también se dispone de reservas de «componentes básicos» de la vacuna contra la influenza A, es decir, antígenos y adyuvantes, que desencadenan y mejoran una respuesta inmunitaria, respectivamente. Administrada por la Autoridad de Investigación y Desarrollo Biomédico Avanzado (BARDA), la Reserva Nacional de Vacunas contra la Influenza Prepandémica (NPIVS) contiene los materiales (por ejemplo, antígeno H5 de la influenza A) para avanzar rápidamente en la producción de vacunas contra el H5N1 que coinciden estrechamente con los virus en circulación.
La Organización Mundial de la Salud (OMS) mantiene una lista de todas las vacunas candidatas contra el virus H5N1 y otros virus zoonóticos de la gripe, que actualiza como parte de sus consultas semestrales sobre la composición de las vacunas contra la gripe (las mismas reuniones en las que se debaten las recomendaciones sobre la composición estacional de las vacunas).
¿Cuán efectivas son las vacunas contra la influenza H5N1 autorizadas?
Las vacunas autorizadas existentes se dirigen a los virus H5N1 que difieren de los clados/cepas que circulan en 2024-2025. La vacuna autorizada por la EMA que se administra en Finlandia es una excepción. El fabricante de vacunas, CSL Sequiris, firmó un acuerdo para proporcionar más de 660.000 dosis a la Unión Europea para apoyar la preparación ante una pandemia.
En el mundo de la gripe, un clado es un grupo de virus que comparten similitudes genéticas en sus glicoproteínas de superficie de hemaglutinina (HA), la parte del virus que las vacunas entrenan principalmente al sistema inmunitario para que reconozca. Si bien los diferentes clados de H5N1 tienen el mismo subtipo de HA (H5), las variaciones genéticas los diferencian entre sí. Los virus dentro de un clado se pueden subdividir en cepas, en función de cambios genéticos adicionales. En conjunto, estas diferencias pueden afectar las respuestas inmunitarias al virus.
Teniendo esto en cuenta, si las vacunas contra el H5N1 autorizadas se desplegaran hoy en día, ¿seguirían ofreciendo protección?
Sí, hasta cierto punto. En un estudio reciente, las personas que fueron vacunadas con 1 de 2 de las vacunas autorizadas contra el virus H5N1 generaron anticuerpos de unión y neutralización cruzada reactivos contra el virus del clado 2.3.4.4b (el tipo dominante que se propaga en 2024-2025). Los participantes mostraron unos niveles de seroconversión (es decir, anticuerpos demostrados contra el H5N1) del 60 al 95%, lo que sugiere que las vacunas almacenadas podrían ser buenos sustitutos a medida que se disponga de nuevas vacunas. En el caso de una pandemia, las cepas virales de las vacunas autorizadas podrían modificarse para reflejar los virus en circulación, de manera similar a cómo se actualizan las vacunas contra la influenza estacional cada año. Además, diferentes vacunas podrían «mezclarse y combinarse» en todas las dosis para evocar una respuesta de anticuerpos que es incluso más amplia de lo que una sola vacuna podría lograr por sí sola.
¿Qué vacunas se están desarrollando?
Los investigadores también están desarrollando opciones de vacunas completamente nuevas. Los diferentes tipos de vacunas (por ejemplo, ARNm, virus inactivado completo, virus vivos atenuados, entre otros) estimulan el sistema inmunitario de diferentes maneras y dependen de diferentes herramientas y procesos de fabricación. Teniendo esto en cuenta, las vacunas de ARNm, que se lanzaron por primera vez en respuesta a la pandemia de COVID-19, son especialmente atractivas para la preparación ante una pandemia. Se encuentran entre las vacunas más rápidas de fabricar y pueden modificarse fácilmente para que coincidan con las cepas virales circulantes. Las investigaciones sobre el uso de vacunas de ARNm contra el H5N1 han mostrado resultados prometedores.
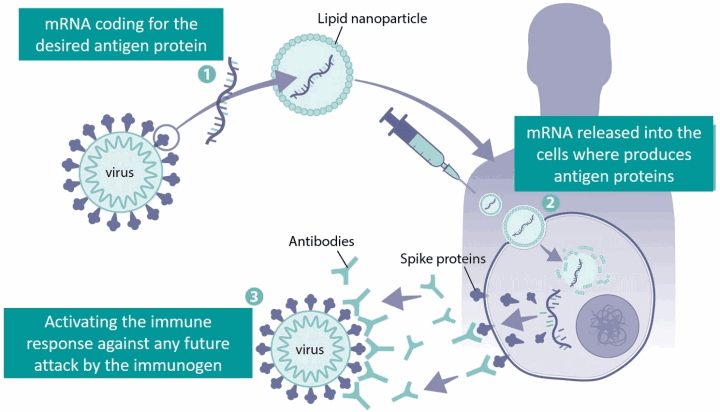
Por ejemplo, 2 dosis de una vacuna de ARNm derivada de un clado 2.3.4.4b H5N1 protegieron a hurones (el modelo más común para estudios sobre la infección y la enfermedad por influenza) de dosis letales de H5N1: los animales que no recibieron la vacuna murieron. También redujo los títulos virales en las vías respiratorias superiores e inferiores, lo cual es importante para reducir la gravedad de la enfermedad y el riesgo de transmisión viral. De manera similar, otro estudio mostró que una vacuna de ARNm que codifica la proteína HA de un aislado de Clado 2.3.4.4b H5 previno la morbilidad y la mortalidad en hurones después del desafío con H5N1.
También se están llevando a cabo ensayos clínicos. Arcturus Therapeutics, una empresa comercial de medicamentos de ARNm, comenzó un ensayo de fase 1 en diciembre de 2024 para evaluar la seguridad y la respuesta inmunitaria de su vacuna de ARNm H5N1 autoamplificante. La vacuna contiene ARNm que codifica las glicoproteínas virales (HA y la neuraminidasa (NA), las otras glicoproteínas principales que decoran los virus de la influenza), así como proteínas que ayudan a producir más ARNm viral en el cuerpo. Esta estrategia reduce la concentración de la vacuna necesaria para la administración y aumenta la exposición al antígeno. Moderna se está preparando para un ensayo de fase 3 con su vacuna candidata de ARNm dirigida a los virus de la gripe aviar H5 y H7, siendo este último otro subtipo de gripe A que se encuentra en las aves con el potencial de infectar a los humanos. En enero de 2025, el Departamento de Servicios de Salud Humana emitió un contrato de 590 millones de dólares a Moderna para acelerar el desarrollo de vacunas (aunque el futuro de ese contrato es incierto).
Desarrollo de vacunas para las aves y el ganado
Los seres humanos no son los únicos objetivos para el desarrollo de vacunas. El valor agrícola y los estrechos vínculos entre los animales y las personas que impulsan la propagación y evolución del H5N1 exigen proteger a los animales en riesgo que están en contacto cercano con los seres humanos (por ejemplo, las aves domésticas y las vacas lecheras). Históricamente, el control de enfermedades en estas poblaciones animales se ha basado en el sacrificio masivo, debido a la preocupación de que la protección imperfecta de una vacuna pueda conducir a la propagación viral no detectada, lo que origina limitaciones del comercio internacional que restringen el movimiento transfronterizo de las aves domésticas vacunadas.

Sin embargo, algunos países, como Francia, China y Francia, vacunan a las aves domésticas contra el H5N1. Si bien EEUU no está vacunando actualmente a las aves domésticas, a partir de febrero de 2025, el Departamento de Agricultura de EEUU (USDA) planeaba invertir $ 100 millones en innovaciones en vacunas avícolas. Con ese fin, la agencia otorgó recientemente una licencia condicional a Zoetis, una compañía global de salud animal, para una vacuna avícola actualizada dirigida a las cepas del brote de influenza H5. El USDA había almacenado una versión anterior de la vacuna Zoetis de 2016 a 2021, aunque las dosis nunca se usaron. La vacuna actualizada contiene una variante muerta por calor de un virus H5N2 que, en virtud de las similitudes en su proteína HA, provoca inmunidad protectora contra el H5N1 circulante. También se están desarrollando vacunas para vacas con al menos 7 candidatas aprobadas para ensayos de seguridad en el campo.
Vale la pena destacar que la información y los avances descritos anteriormente están actualizados en el momento de escribir este artículo (5 marzo 2025).
En un panorama político en rápida evolución, con decisiones arbitrarias y sin base científica por parte de la Administración Trump, en el que ya se han producido interrupciones en la investigación y la financiación de la salud pública y en la respuesta de Estados Unidos a la gripe aviar en general, no está claro cómo se verá afectado el desarrollo y la distribución de las vacunas contra el H5N1.
¿Las vacunas contra la gripe estacional funcionan contra el H5N1?
Las diferencias en las proteínas de superficie HA de los virus de la influenza significan que las vacunas contra la influenza estacional no protegen universalmente contra todas las cepas.(U.S. Centers for Disease Control and Prevention)
Pero, ¿qué pasa con las vacunas contra la gripe estacional? Estos ya existen y se administran a millones de personas cada año. ¿Protegen contra el H5N1?
No exactamente. Las vacunas contra la influenza estacional están diseñadas para generar inmunidad contra las cepas de influenza que se propagan ampliamente entre los seres humanos. Cada año, los objetivos son las variantes de los virus de la influenza A H1N1 y H3N2 (además de la influenza B), que han sido dominantes en la población humana durante más de 50 años. Como ya hemos dicho, las vacunas contra la influenza ayudan principalmente al sistema inmunitario a aprender a reconocer y responder a las glicoproteínas HA. Esto significa que una vacuna dirigida a H1N1 o H3N2 puede no ser una protección robusta contra el H5N1, que tiene un subtipo de HA diferente.
Eso no quiere decir que no haya protección en absoluto. Un estudio sugirió que la similitud entre el subtipo NA compartido por los virus H5N1 y los virus H1N1 estacionales, así como el componente de «tallo» de HA (la mitad inferior de la proteína, que tiende a ser menos variable que la superior) significa que probablemente haya «un grado de inmunidad preexistente» en los seres humanos que podría «atenuar la gravedad de las infecciones humanas por H5N1».
El punto clave es que las vacunas contra la gripe estacional no son una herramienta preventiva confiable contra el H5N1. En teoría, las cepas de H5N1 podrían incorporarse a las vacunas estacionales, aunque esto requeriría la aprobación regulatoria y la transmisión generalizada del H5N1 entre los humanos. El desarrollo de una vacuna universal contra la influenza que abarque diversos subtipos de influenza también podría ofrecer protección contra el H5N1 en el futuro.
Sin embargo, vacunarse contra la gripe en este momento sigue siendo importante. Hacerlo reduce las posibilidades de que alguien se infecte tanto con una cepa de influenza estacional como con una cepa H5N1. Si esto sucediera, los virus podrían intercambiar material genético en un proceso conocido como reordenamiento. Este cambio genético aumenta el riesgo de que un virus adquiera mutaciones que promuevan su transmisibilidad a nuevas especies y aumenten la gravedad de la enfermedad. Por ejemplo, el virus H1N1 que causó la pandemia de gripe de 2009, que originó unos 60 millones de casos solo en EEUU, surgió después de un evento de recombinación en cerdos. Las vacunas contra la influenza estacional pueden ayudar a evitar que los seres humanos se conviertan en personas que se mezclan con la influenza.
Cómo protegerse contra la infección por el virus H5N1
A medida que las futuras vacunas contra el H5N1 toman forma, hay medidas que las personas pueden tomar para protegerse contra el H5N1 en el ínterin.
En general, una buena idea es evitar los animales enfermos o muertos. Las personas que estén cerca de animales enfermos o muertos (p. ej., aves silvestres, aves domésticas y otros bichos silvestres o domésticos), heces de animales, basura u otro material potencialmente contaminado deben usar gafas de seguridad, guantes desechables, mascarillas N95 y otro equipo de protección personal (EPP). Aunque el riesgo que representan los huevos y la leche pasteurizados es bajo, también se recomienda que las personas cocinen los huevos a una temperatura interna segura (74ºC); la leche no pasteurizada (cruda) se contamina más fácilmente y debe evitarse. Los propietarios u operarios de aves domésticas y ganado, que tienen un mayor riesgo de exposición, pueden tomar medidas adicionales para protegerse.
En todos los casos, si uno desarrolla síntomas relacionados con la enfermedad (por ejemplo, dolor de garganta, enrojecimiento de los ojos y tos), especialmente después del contacto con animales enfermos o potencialmente enfermos, debe comunicarse con un especialista de atención médica de inmediato.
Fuente:
-. ASM (American Society for Microbiology)
Para saber más:
-. Vacunación en avicultura contra la influenza aviar
-. La vacunación de los trabajadores en granjas avícolas en NeXusAvicultura.com


